
L’implantation de l’embryon expliquée par un embryologiste
Qu’est ce que l’implantation ?
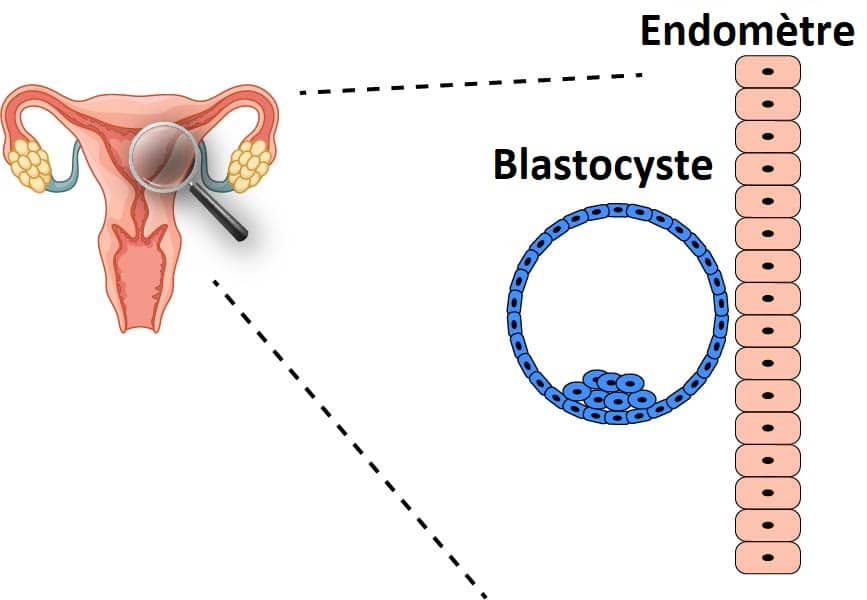
L’implantation est le processus par lequel l’embryon se fixe à la muqueuse utérine (endomètre) et s’intègre dans le tissu. Cela se produit vers le 6ème jour environ du développement de l’embryon.
Au fur et à mesure que l’embryon se développe, il finit par éclore pour exposer les cellules du trophectoderme qui sont très collantes, en particulier vers les cellules qui composent l’ endomètre .
L’ endomètre lui-même subit des modifications, provoquées principalement par la progestérone, pour le rendre réceptif.
Voici un aperçu du processus d’ implantation :
1.Le positionnement – L’embryon doit éclore et se positionner pour entrer en contact avec l’ endomètre.
2.L’attachement – Ensuite, les cellules du trophectoderme se verrouillent sur l’ endomètre à l’ aide de molécules de type « velcro » spécialisées appelées protéines d’adhésion cellulaire.
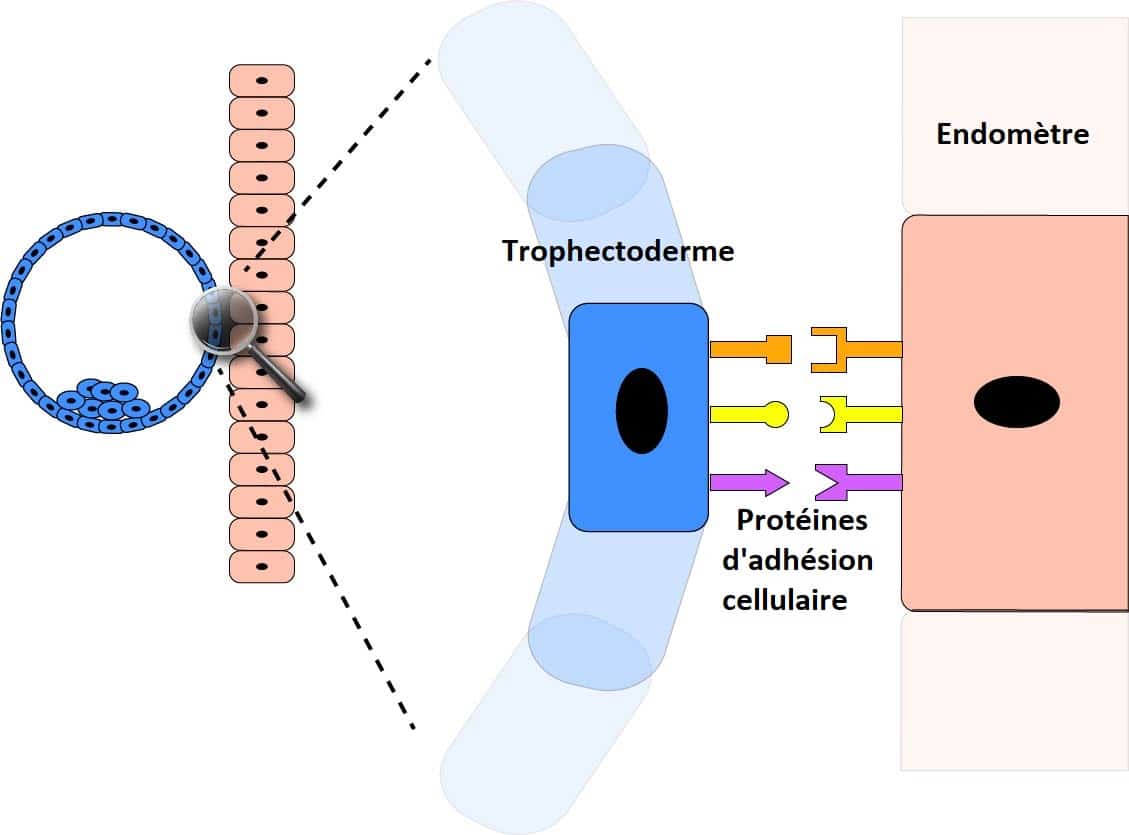
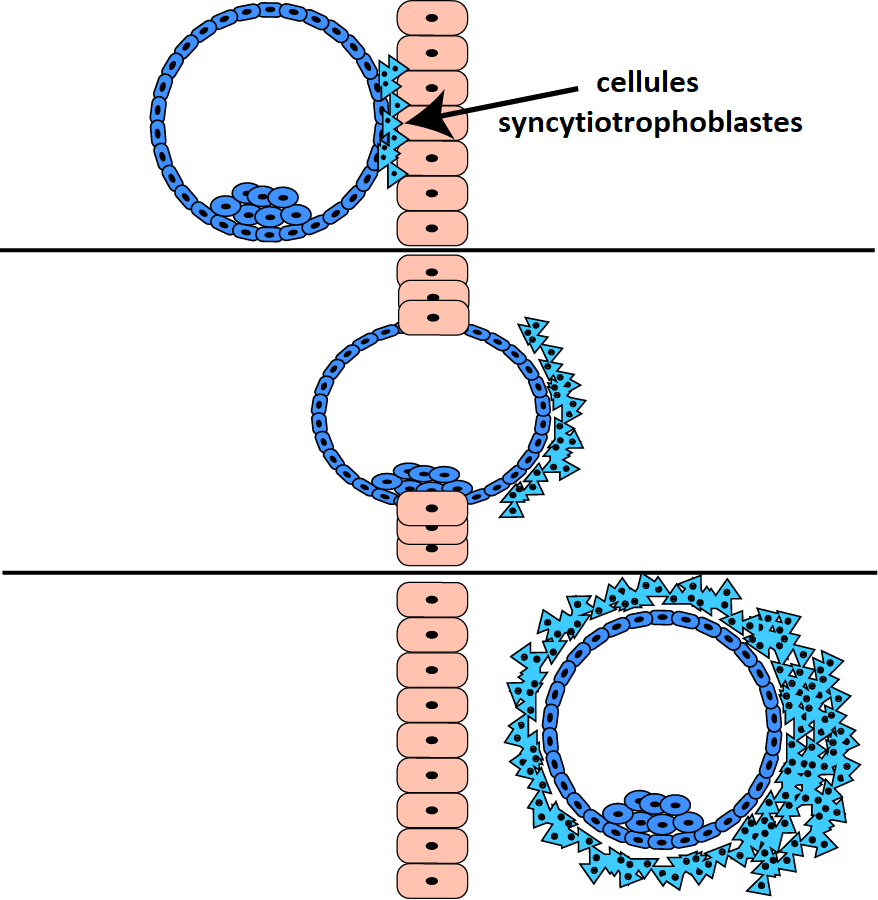
3.L’invasion. La liaison de ces protéines envoie des signaux au trophectoderme / endomètre qui provoque alors des changements importants pour l’ implantation embryonnaire :
• Les cellules du trophectoderme commencent à se transformer en cellules syncytiotrophoblastes qui sont excellentes pour creuser dans l’ endomètre.
• Une fois à travers, l’embryon commence à se connecter à l’afflux sanguin de la mère (non illustré ci-dessous), qui nourrira l’embryon jusqu’à ce que le placenta se forme.
Voici une image assez rare d’un blastocyste en train de s’implanter :
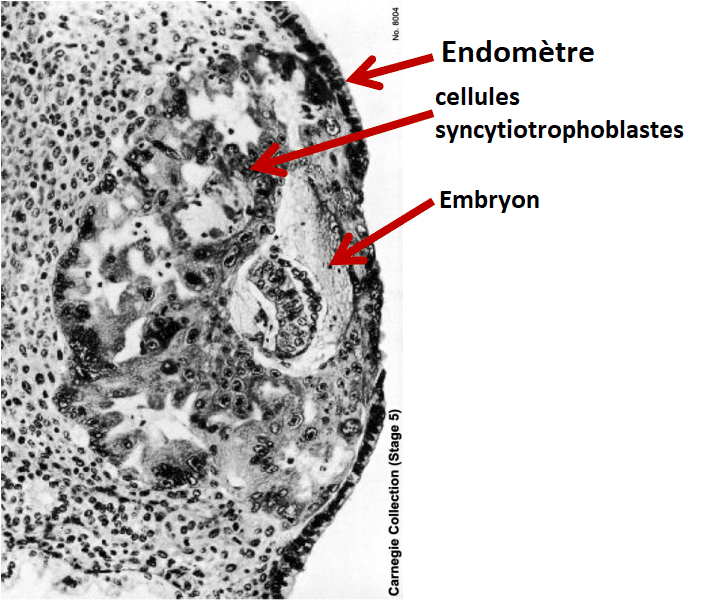
Rien de tout cela ne serait possible sans une muqueuse utérine réceptive !
Qu’est-ce qui rend l’endomètre réceptif à l’implantation ?
Lorsque l’ endomètre est réceptif, il est dans un état qui est le plus compatible avec l’ implantation d’ embryons pour conduire à une grossesse. Il s’agit d’un événement sensible au temps et il existe une « fenêtre d’ implantation » où l’utérus sera le plus réceptif.
La fenêtre d’ implantation est généralement une période de 4 à 5 jours pendant laquelle les taux de progestérone atteignent leur maximum autour du 19-20ème jour du cycle (ou environ 5-6 jours après l’ovulation).
Pendant ce temps, l’ endomètre subit des changements pour devenir réceptif :
• Les cellules spécialisées sécrètent des facteurs pour favoriser l’ implantation
• Les cellules immunitaires s’accumulent pour permettre la tolérance de l’embryon (pour éviter le rejet) et pour fournir des facteurs de soutien à l’ implantation
• Le remodelage des vaisseaux sanguins se produit en prévision de la croissance du fœtus
Il est important de noter que ces événements se produisent avec ou sans implantation d’embryon et si un embryon ne s’implante pas , alors les règles se produisent et tout le cycle recommence.
Comment savoir l’ endomètre est réceptif ? Il y a plusieurs façons :
- Épaisseur endométriale, volume, schéma, flux sanguin, contractions
- L’ hystéroscopie
- Le modèle endométrial
- Le test ERA
L’épaisseur de l’endomètre
L’épaisseur de l’ endomètre peut être mesurée à l’aide d’ultrasons et cela peut être utilisé pour prédire la réceptivité. L’image ci-dessous montre une échographie de l’endomètre qui mesure 7,3 mm.
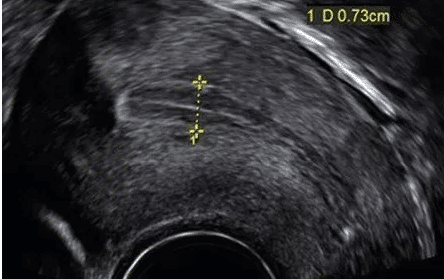
![]()
Alors un endomètre plus épais améliore-t-il réellement le succès ? C’est assez controversé à en croire les études sur le sujet :
Etude 1
Heger et coll. (2012) montrent qu’il y a beaucoup d’opinions sur l’épaisseur idéale pour les nouveaux transferts, et dans certains cas, il n’y a pas d’association avec les taux de grossesse.
Etude 2
Liu et coll. (2018) ont examiné plus de 40 000 transferts et montrent un succès décroissant pour chaque baisse de 1 mm d’épaisseur :
Les femmes d’épaisseur <8 mm ont montré une diminution progressive de 41% de naissances vivantes à <33% (fraîches)
<7 mm a montré une diminution progressive de 29% à <26% (congelé)
Etude 3
Kasius et coll. (2014) , dans leur méta-analyse de 22 études, n’ont pas trouvé beaucoup de femmes qui avaient <7 mm d’épaisseur, mais quand elles l’ont fait, cela était associé à une grossesse plus faible. Cependant, après quelques statistiques fantaisistes, ils en ont conclu que l’épaisseur de l’endomètre n’était pas un bon indicateur de prédiction de succès.
Etude 4
Cruz et coll. (2014) ont rapporté une naissance vivante à partir d’une doublure ultra fine de 3 mm !
En résumé, tout est donc possible, mais il semble qu’un endomètre plus épais soit quand même associé à une meilleure réussite.
Le test ERA
Le test ERA peut vous dire si votre endomètre est réceptif ou non . Pour faire le test ERA , un «cycle simulé» est effectué comme si vous faisiez un transfert d’embryon congelé sauf qu’au lieu de transférer un embryon, une biopsie de la muqueuse utérine est effectuée.
Cet échantillon de biopsie est un instantané de ce à quoi ressemble la muqueuse si un embryon y avait été transféré.
L’échantillon est envoyé pour être testé afin d’examiner comment certains gènes sont exprimés. Cette information nous indique si la muqueuse utérine est réceptive ou non.
![]()
Qu’en disent les études ?
Que cela fonctionne ou non… C’est en fait assez controversé !
Craciunas et coll. (2019) ont examiné les données actuelles et dans certains cas, cela fonctionne, dans d’autres moins.
Plus d’informations ici :
L’endomètre sélectif avec les embryons transférés
L’ endomètre est assez intelligent ! Pourquoi gaspiller des ressources sur un embryon qui ne produira pas de bébé ? C’est pourquoi l’ endomètre peut «sentir» quand un embryon n’est pas compétent.
![]() Qu’en disent les études ?
Qu’en disent les études ?
Etude 1
Teklenburg et coll. (2010) ont constaté que les embryons de bonne qualité ne motivent pas vraiment l’ endomètre à faire quoi que ce soit, mais que les embryons arrêtés sont capables d’inhiber les réponses cellulaires de l’endomètre.
Etude 2
Une autre étude de Brosens et al. (2014) ont montré que des embryons de mauvaise qualité pouvaient altérer 449 gènes contre seulement 15 pour les embryons compétents.
Donc, si l’embryon est mauvais, l’ endomètre répond beaucoup plus dramatiquement que si l’embryon est bon.
Cela nous amène à cette idée de l’embryon timide et silencieux.
D’autre part, il y a l’embryon de mauvaise qualité ou arrêté et celui-ci pourrait être plus stressé, laissant derrière lui une traînée de signaux chimiques pour que l’ endomètre puisse « renifler ». Le résultat ? Un endomètre qui agit contre l’ implantation .
L’impact d’un transfert simultané de 2 embryons
La question ici est de savoir si le fait de transférer 2 embryons en même temps pourrait donner de plus mauvais résultats qu’un seul ?
 Voici quelques études sur le sujet :
Voici quelques études sur le sujet :
Etude 1
Wintner et coll. (2017) ont comparé les taux de réussite chez les femmes ayant transféré deux bons embryons ou un bon et un mauvais embryon. Ils n’ont trouvé aucune différence dans les taux de grossesse, de naissance vivante ou de fausse couche.
Etude 2
Sterzik et coll. (2016) ont constaté que les taux d’ implantation et de grossesse chutaient lors du transfert d’un embryon de bonne + mauvaise qualité par rapport au transfert d’un seul bon embryon (37% vs 47% de grossesse, 20% vs 47% d’ implantation ).
Et ce n’est pas parce qu’un embryon a l’air bien qu’il a la bonne substance – il est possible qu’un embryon beau puisse être mauvais à l’intérieur et encore empêcher l’ implantation . Donc, même le transfert de deux embryons de bonne qualité pourrait être préjudiciable !
Les données ne sont pas claires et il reste du travail à faire.
Immunologie et implantation d’embryons
Les cellules immunitaires jouent leur rôle principal dans la prévention des infections, mais elles ont de multiples fonctions.
Saviez-vous que les cellules tumorales se forment fréquemment dans votre corps, mais que le système immunitaire détruit ces cellules avant même qu’elles ne deviennent cancéreuses ? Merci le système immunitaire!
Les cellules immunitaires sont également impliquées dans la fertilité ! Lors de l’ implantation , l’ endomètre environnant est riche en cellules immunitaires, la plupart de ces cellules étant des cellules NK :
• Environ 70% de cellules NK
• 20 à 25% de macrophages
• 3-10% de cellules T
Ces cellules peuvent faire différentes choses – selon le contexte ! Et bien sûr, il y a beaucoup de controverse dans la littérature scientifique.
![]() Voici ce qu’en disent les études :
Voici ce qu’en disent les études :
Etude 1
( Hajipour et al.2018 )
Certaines personnes croient que le système immunitaire peut rejeter les embryons, de la même manière que les organes sont rejetés lors d’une transplantation. Ce groupe favorise la suppression immunitaire à l’aide d’immunothérapies.
Etude 2
( Mor et al.2017 )
D’un autre côté, d’autres pensent que les cellules immunitaires ont davantage une fonction de soutien pour l’ implantation d’ embryons et leur suppression ne sert à rien.
Article écrit par un ancien embryologiste que vous pouvez retrouver sur son blog Remembryo.
Allez aussi voir son compte instagram https://www.instagram.com/embryomanofficial
Vous pouvez retrouver l’article original et en anglais sur https://www.remembryo.com/embryo-implantation/











