
Les 4 grandes étapes de la FIV et les effets secondaires possibles
L’annonce d’un traitement de FIV est une bonne nouvelle. Pourquoi ? Parce qu’il s’agit du type de traitement de PMA affichant le meilleur taux de réussite, et qu’il vous rapproche de votre rêve de famille !
Cet article a pour but de vous informer sur les différentes étapes de la FIV et de vous donner une idée de ce à quoi vous attendre à chacune d’elle.
Etape 1 : pause et préparation du terrain
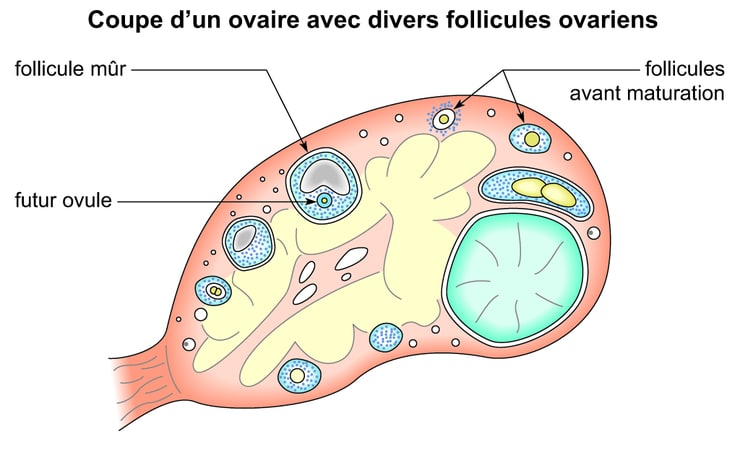
Comment cela se passe-t-il ?
Le but de cette étape est de canaliser l’action des ovaires, la plupart du temps grâce à des contraceptifs oraux. Lors d’un cycle menstruel normal, les follicules (les petits sacs de fluide contenant les ovocytes) atteignent divers stades de maturité. Certains grandissent vite, d’autres moins. Leur taille dépend de leur maturité et l’un d’entre eux sortira finalement « vainqueur ». C’est exactement ce qu’on ne souhaite pas qu’il arrive durant une FIV.
Au contraire, votre gynécologue cherche à ce que tous les follicules parviennent à maturité à peu près en même temps, ce qui permet une meilleure récolte lors de la ponction. Prendre des contraceptifs avant le début de votre cycle menstruel permet donc de stopper la croissance des follicules lorsqu’ils sont encore petits afin que lors de l’étape suivante des injections, ils démarrent tous leur croissance à un stade similaire et grandissent ensemble.
Les effets secondaires
Dans l’ensemble, les effets secondaires de cette étape sont rares, voire absents. Ils peuvent inclure :
- Des saignements ;
- Des tensions dans les seins ;
- Des nausées ;
- Des sautes d’humeur.
Etape 2 : la stimulation et le déclenchement
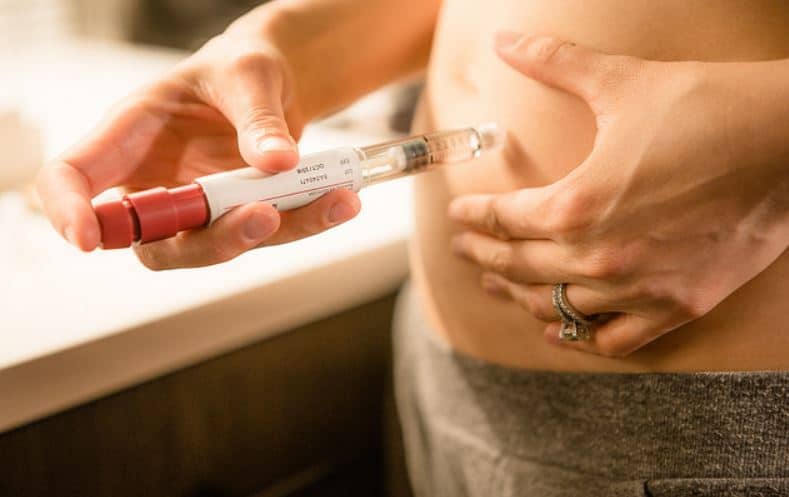
L’étape suivante est celle des injections. Vous en avez entendu parler et n’êtes guère pressée de la commencer… Mais voyons plutôt à quoi vous pouvez vous attendre.
Comment cela se passe-t-il ?
Tout d’abord, pourquoi des injections ? Pourquoi ne peut-on pas simplement prendre d’autres pilules à avaler ? Malheureusement, à cette étape, la médication orale s’avère insuffisante.
Afin d’obtenir les ovocytes nécessaires ce mois-ci, c’est-à-dire des ovocytes parvenus à maturité et en mesure d’être fertilisés, il faut se montrer plus offensif. Il peut arriver que certains follicules restent de petite taille, c’est tout à fait normal. Ils seront tout de même ponctionnés mais il y a peu de chances pour que les ovocytes qu’ils contiennent soient assez matures pour être fertilisés par le sperme.
Prenons une seconde pour répondre à une question fréquemment posée à ce stade : « Est-ce que la stimulation épuise mes réserves ovariennes pour avoir plus d’ovocytes au cours de ce mois-ci ? » La réponse est non.
Votre corps choisit chaque mois un certain groupe d’ovocytes, et il n’est pas possible d’intervenir là-dessus. Ce groupe est appelé une cohorte. Elle est soustraite à votre réserve totale d’ovocytes par votre corps avec l’espoir que l’un d’eux deviendra dominant et que les autres cesseront leur croissance avant d’être réabsorbés par le corps. C’est ce qui se passe lors d’un cycle naturel. Vous « dépenserez » donc le même nombre d’ovocytes chaque mois, que vous fassiez une FIV ou non.
Cependant, lors d’une FIV, les injections quotidiennes de stimulation « sauvent » les ovocytes non dominants de cette cohorte qui seraient normalement réabsorbés. Au lieu d’avoir un seul ovaire dominant, vous en avez cette fois tout un groupe, prêt à être ponctionné et fertilisé.
A quoi s’attendre lors des injections ? Les injections doivent être administrées quotidiennement et à peu près à la même heure (avec une marge d’une heure ou deux) afin d’imiter la manière dont le corps produirait normalement les hormones qui entraînent la croissance des follicules (FSH et LH).
Vous pouvez choisir l’horaire (en soirée) qui vous arrange le plus. Si vous choisissez de faire votre injection entre 18 et 20 heures par exemple, vous devrez vous efforcer de vous en tenir à cet horaire autant que possible, mais la précision attendue n’est pas exigeante au point de devoir chambouler votre vie.
Par exemple, vous vous apprêtez à vous rendre chez des amis pour dîner vers 18 heures et savez que vous ne serez pas de retour avant 20 heures. Inutile d’emporter vos médicaments et de vous faire l’injection rapidement dans la salle de bain. Vous pouvez vous administrer l’injection un peu plus tôt ce jour-là, et reprendre l’horaire habituel le jour suivant.
Les ovocytes sont microscopiques et, comme on l’a dit, vivent dans de petits sacs remplis de fluide appelés follicules. Mesurer le diamètre des follicules le matin permet de connaître indirectement le degré de maturité des ovocytes. La plupart des femmes ont besoin de 8 à 10 jours avant que leurs follicules ne soient prêts à être « déclenchés », étant donné que ce sont les médicaments du déclenchement qui permettent aux ovocytes d’atteindre le stade final de maturité et les aide à rompre la barrière que forme la membrane folliculaire en préparation de l’ovulation.
Durant cette période, vous vous rendrez souvent dans votre centre de PMA, ce qui permet de déterminer le jour le plus opportun pour déclencher l’ovulation. La plupart des femmes se rendent à leur centre pour un « contrôle matinal » environ 5 à 7 fois pour effectuer des tests sanguins (qui informent sur le taux d’œstrogènes, lui-même reflet de la croissance et de la santé des follicules, et sur le taux de progestérone, un indicateur d’ovulation) et des échographies.
Les effets secondaires
Durant cette phase, les effets secondaires se font de plus en plus sentir à mesure que vous approchez de la date de votre ponction ovarienne :
- Maux de tête ;
- Bouffées de chaleur ;
- Nausée ;
- Ballonnements ;
- Apparition de bleus à l’endroit des injections ;
- Tension dans les seins.
Etape 3 : la ponction ovarienne
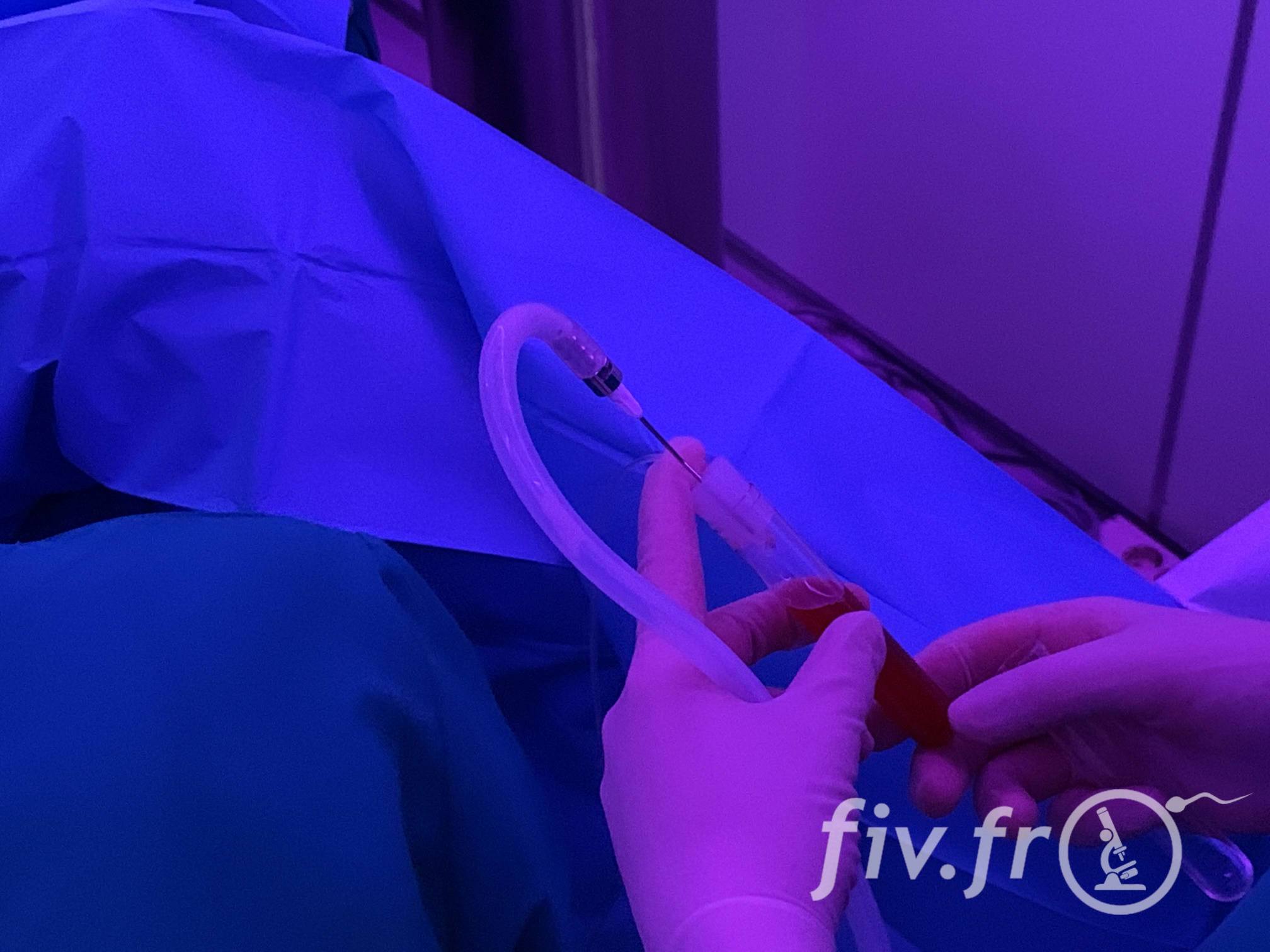
Comment cela se passe-t-il ?
La troisième étape est la ponction ovarienne (pratiquée sous anesthésie locale ou générale), lorsque les ovocytes sont extraits des follicules. Comme on ne peut pas vraiment voir les ovocytes, un trou est réalisé dans chaque follicule (c’est pourquoi vous êtes anesthésiée) qui est alors vidé de son fluide et transmis au biologiste, qui l’observe au microscope pour compter le nombre d’ovocytes et les préparer à la fertilisation par le sperme.
Il faut attendre le jour suivant pour savoir si les ovocytes ont bien répondu à la stimulation et à l’injection de déclenchement, et s’ils sont vraiment parfaitement matures. Vous saurez alors également combien d’ovocytes ont pu être fertilisés. Ceux qui ne sont pas assez ou trop matures sont tout de même collectés et comptés mais leur stade de division cellulaire ne leur permet pas de réagir au sperme et ne seront donc pas fertilisés.
Après cette ponction, il est normal de se sentir endolorie et d’avoir quelques saignements après cette étape. . Lorsque vous vous cognez le genou par exemple, le bleu peut n’apparaître que plusieurs jours après le choc, et sera alors douloureux jusqu’à sa disparition. Il en va de même pour les ovaires : de nombreuses femmes ressentent des douleurs surtout quelques jours après la ponction. Certaines les comparent aux crampes menstruelles tandis que d’autres ont des saignements et des douleurs abdominales.
Après 5 à 7 jours, les ovaires reviennent à leur taille originale. C’est alors que la plupart des femmes se sentent mieux. Comme lors de tout acte chirurgical, il existe des risques d’hémorragie et d’infection. Si vous ressentez d’autres symptômes que ceux décrits ci-dessus, si les saignements ou les douleurs abdominales sont intenses ou si vous avez de la fièvre, prévenez votre médecin.
Il faut aussi informer votre centre si vous avez une accumulation excessive de liquide, qui peut se manifester par une prise radicale de poids, des difficultés à respirer ou une augmentation de la circonférence abdominale. Ces symptômes ne sont pas liés à l’intervention chirurgicale mais à un événement rare appelé syndrome d’hyperstimulation ovarienne. Souvenez-vous : la stimulation est la première étape d’un cycle de FIV, et une certaine dose d’hyperstimulation est nécessaire afin que plusieurs ovocytes, et non un seul, parviennent à maturité.
Les effets secondaires
La ponction ovarienne est une intervention chirurgicale qui se passe sous anesthésie, ce qui implique certains effets secondaires. Pour la plupart des femmes, ils restent discrets et disparaissent quelques jours après l’intervention :
- Douleurs ;
- Saignements ;
- Constipation ;
- Crampes ;
- Fatigue ;
- Nausées ;
- Vomissements (dus à l’anesthésie) ;
- Effets secondaires plus sévères et très rares : prise de poids rapide, augmentation de la circonférence abdominale et difficultés à respirer (appeler alors son médecin car ils pourraient être les symptômes d’une hyperstimulation).
Etape 4 : le transfert d’embryon
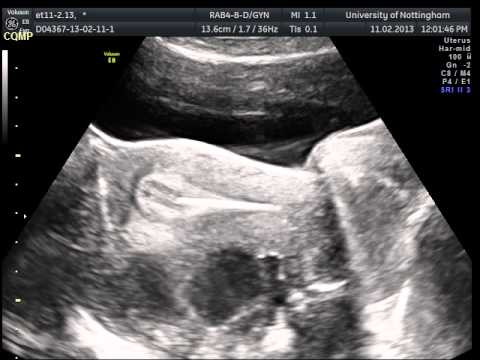
Comment cela se passe-t-il ?
Le transfert d’embryon est la procédure durant laquelle des embryons frais ou décongelés sont placés dans l’utérus. Le processus de transfert est similaire dans le cas d’embryons frais ou congelés, seule la préparation diffère.
Il y a de nombreuses raisons de faire congeler vos embryons avant un transfert. Par exemple, si vous réalisez un diagnostic génétique pré-implantatoire, il faudra congeler vos embryons pour pouvoir attendre les résultats et les transférer au cours d’un cycle ultérieur. Ce sera également le cas si vous souffrez d’un syndrome d’hyperstimulation ovarienne, car il faudra laisser à votre le corps le temps de s’en remettre avant de tenter une grossesse. En outre, les médicaments pris pour la stimulation peuvent entraîner des taux élevés de progestérone.
Lors d’un cycle menstruel naturel, l’utérus n’est prêt à recevoir un embryon que durant une courte période. Des taux élevés de progestérone peuvent fermer ou avancer cette fenêtre optimale, diminuant les chances d’implantation de l’embryon. Mieux vaut alors opter pour un embryon congelé afin de s’assurer que votre paroi utérine est dans les meilleures conditions pour le recevoir.
Mais peut-être n’entrez-vous dans aucune de ces catégories et êtes-vous tout à fait prête pour un transfert d’embryon frais ! L’opération aura alors lieu quelques jours après votre ponction.
Qu’il s’agisse d’un embryon frais ou congelé, il faut auparavant s’assurer que l’utérus est fin prêt d’un point de vue hormonal. Vous recevez alors des doses quotidiennes d’œstrogène et de progestérone par voie orale, vaginale et/ou injections intramusculaires. Bien sûr, vous préfèreriez éviter les injections, mais les recherches sont formelles : la prise de progestérone est la méthode la plus efficace. La bonne nouvelle est que vous n’avez pas besoin de vous rendre au laboratoire pour des prélèvements sanguins jusqu’au test de grossesse, ce qui offre un peu de répit à vos veines.
Le transfert d’embryon a lieu au même endroit que votre ponction, mais cette fois, aucune anesthésie n’est nécessaire. Vous devrez avoir la vessie pleine pour deux raisons. La première est que cela permet aux intervenants d’obtenir une image plus lisible à l’échographie afin de confirmer le placement de l’embryon dans l’utérus (ou plus exactement du milieu de culture qui contient l’embryon). La seconde est qu’une vessie pleine redresse la courbe naturelle du col de l’utérus, ce qui facilite le passage du cathéter (qui contient votre fragile embryon).
Après le transfert, vous restez assise une vingtaine de minutes avant d’être libérée. De nombreuses patientes demandent si elles doivent rester alitées suite au transfert. Il existe peu de recherches à ce sujet, donc pas de réponse claire, mais d’après les études qui ont été faites, il ne semble pas y avoir de bénéfices particuliers à rester allongée.
Evitez tout de même les exercices physiques intenses ou de porter des charges lourdes durant les jours qui suivent, car il est bon de s’assurer que vous avez créé la paroi utérine la plus accueillante pour permettre l’implantation. Si vous soulevez quelque chose de lourd une fois ou deux, ce n’est rien, vous ne ruinerez pas vos chances de tomber enceinte ce moi-ci.
Le test de grossesse est approximativement programmé 7 à 10 jours après le transfert. Ce seront les 7 ou 10 jours les plus longs de votre vie. Durant cette période, offrez-vous des distractions et de l’auto-empathie. Accueillez tous les sentiments qui vous traversent, même s’il s’agit de nervosité ou d’une impression de perte de contrôle, etc. Au contraire, évitez de découvrir si vous êtes enceinte plus tôt pour vous préparer mentalement à toute éventualité.
La seule façon de vraiment savoir si vous êtes enceinte est de faire un test sanguin le jour dit. Le test urinaire peut donner de faux positifs ou des résultats négatifs en fonction du moment où il est réalisé et de sa qualité. Il est hautement recommandé de ne se fier qu’à la prise de sang. Après le test de grossesse, l’étape suivante dépend de son résultat. Si vous êtes enceinte, vous serez étroitement suivie jusqu’à votre premier rendez-vous avec un obstétricien. Si vous ne l’êtes pas, il existe diverses options qui vous permettent de poursuivre votre aventure.
Les effets secondaires
Les effets secondaires liés à l’administration de progestérone et d’œstrogène sont proches des symptômes d’une grossesse et restent généralement faibles. Le transfert d’embryon n’a que peu, voire aucun autre effet secondaire que la grossesse !
- Tension dans les seins ;
- Ballonnements ;
- Crampes ;
- Constipation ;
- Fatigue ;
- Apparition de bleu à l’endroit des injections.
Qu’est-ce qu’un effet secondaire sévère dans une FIV, et quand faut-il appeler le médecin ?
Les effets secondaires peuvent s’avérer très différents d’une femme e à l’autre. Il est donc recommandé de contacter les professionnels de votre centre afin de savoir si ce que vous ressentez est « normal » ou non. Voici une petite liste des symptômes moins fréquents mais plus graves qu’il faut signaler aussi tôt que possible :
- Vous avez des difficultés à respirer ;
- Vous urinez peu voire plus du tout ;
- Vous avez des douleurs dans le mollet ou la poitrine ;
- Vous ressentez des ballonnements abdominaux ou distension importante ne se résorbant pas avec le temps ;
- Vous avez des saignements importants ;
- Vous avez de la fièvre au-delà de 38°C.
Etes-vous prête pour votre parcours de FIV ?
Cela fait beaucoup d’informations à assimiler !
La FIV est un engagement physique, émotionnel et mental qui exige la plus grande part, si ce n’est la totalité, de votre temps et de votre énergie. Non seulement il vous faut maîtriser toute la logistique et les aspects pratiques, mais en plus vous devez gérer les facéties du corps telles que la fatigue, la nausée et les tensions dans les seins, pour ne citer que celles-ci.
Bonne chance dans votre parcours de FIV !










